Острый парапроктит
Острый парапроктит – это гнойное воспаление мягких тканей, окружающих прямую кишку и задний отверстие (гнойник, абсцесс).
Социальная значимость проблемы определяется тем, что подавляющее большинство пациентов (более 75%), страдающих данной патологией, – это люди трудоспособного возраста (20-60 лет). Все социальные группы населения подвержены риску возникновения острого парапроктита.
Для того чтобы понять, как образуется острый парапроктит, нужно вспомнить анатомию анального канала. Слизистая оболочка в верхнем отделе анального канала образует углубление, открытые вверх (кармашки), которые называются криптами (крипты Морганы). В эти углубления открываются анальные железы, они выделяют специальную слизь, которая помогает каловым массам проходить через анальный канал. Железы это, по сути, микроскопические трубочки, выстланные железистым эпителием. В норме, в силу различных защитных механизмов, содержание прямой кишки не проникает в эти железы.
Но при скоплении неблагоприятных обстоятельств:
Приводит к тому, что инфекционный агент проникает из прямой кишки через поврежденные анальные железы в пространство между внутренним и наружным сфинктером анального канала и там начинается нагноение.
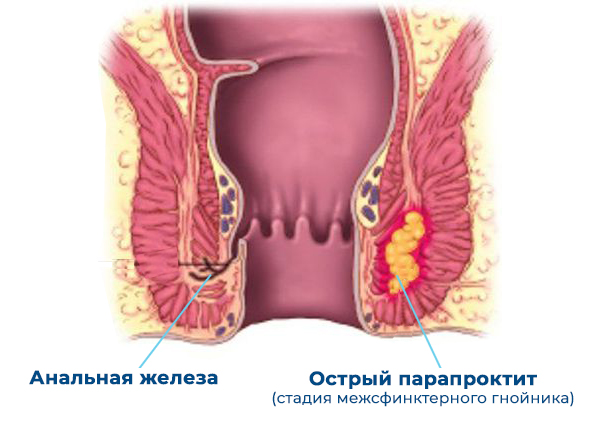
С междусфинктерного пространства гнойный процесс может распространиться в один из клеточных пространств вокруг прямой кишки
И там формируются гнойники (абсцессы) с характерной для каждого случая клинической картиной.

Клиника
Симптомы острого парапроктита зависят от его локализации. Глубоко расположенные гнойники больше проявляют себя общими симптомами интоксикации. В поверхностных абсцессов преобладают локальные (местные) проявления.
Симптомы подкожного парапроктита:
Если вовремя не обратиться за медицинской помощью, подкожные и подслизистые гнойники часто невольно раскрываются с выделением гноя (иногда крови и гноя). После этого наступает облегчение, симптомы стихают. Но и в этом случае необходимо обратиться к специалисту, так как гнойники могут быть многокамерными и не опорожняться полностью.
Симптомы ишиоректального парапроктита:
Симптомы пельвиоректального парапроктита:
Диагностика
Диагноз формулируется на основании:
Аноскопия, ректороманоскопия выполняется не всегда, так как существует риск травмировать воспаленную, часто истонченную стенку анального канала и прямой кишки.
Лечение
Лечение острого парапроктита только хирургическое, в срочном порядке, сразу после установления диагноза.
Принципы лечения. Если ограничиться только раскрытием гнойника (без влияния на причину возникновения болезни), возможны три сценария:
К сожалению, первый сценарий наиболее редкий (не менее 20% случаев), чаще происходят два негативных варианты.
Причина этого в том, что с той самой поврежденной криптой (которая является пусковым механизмом развития парапроктита) ничего не происходит, и она продолжает быть источником инфицирования раны (полости). Поэтому идеальной операцией является вскрытие, дренирование гнойника и устранение первичного отверстия (крипты) вместе с первичным ходом (патологический ход между криптой и полостью гнойника).
Но, к сожалению, не всегда подобные операции возможны:
Непосредственно перед вскрытием гнойника проводится проба с красителем – в полость гнойника толстой иглой вводится краситель (бриллиантовая зелень) и, если краситель появляется в анальном канале, то можно четко определить пораженную крипту.
Операции
Вскрытие гнойника
Операция выполняется в условиях общего обезболивания. В месте наибольшего размягчения гнойника, соблюдая все правила и принципы операций на промежности, производится разрез кожи и подлежащих тканей – гнойник раскрывается. Выполняется ревизия полости гнойника, при необходимости накладывается дополнительный разрез (контрапертуру) для создания лучшего оттока из полости. Раны обильно промываются растворами антисептиков. В некоторых случаях (чаще при глубоких гнойниках) в полость устанавливаются специальные дренажные трубки для упрощения санации (обработки) полости во время перевязок. После очищения раны дренажи удаляются. Если проба с красителем была отрицательна (пораженная крипта не определена), на этом этапе операция завершается.
В послеоперационном периоде (в сложных случаях) требуется госпитализация на 2 – 5 дней, ежедневные перевязки с мазевыми повязки до заживления раны, необходимо принимать специальные гипертонические ванночки, симптоматическую терапию.
Операция Габриэля
Если при вскрытии гнойника обнаружена пораженная крипта, а первичный ход расположен относительно неглубоко (проходит через порцию сфинктера, которую можно пересечь без вреда для здоровья), в этот ход вводится зонд и по зонду гнойный ход вскрывают, а пораженную крипту секут или вапоризируют лазером. Гнойная капсула обрабатывают лазером или частично секут (это позволяет ускорить процесс заживления раны). Благоприятные результаты после такой операции гарантированы в 93% случаев.
Операция, как правило, переносится легко; госпитализация не нужна.
Ограничение физической активности ориентировочно на 1 месяц.
Первоначально отсроченные операции
Вмешательство состоит из двух этапов. На первом этапе при вскрытии гнойника определяется внутреннее отверстие и первичный ход, но последний расположен глубоко в отношении сфинктера заднего прохода. В этой ситуации, на фоне гнойного процесса и привлечении окружающих тканей в воспалительный процесс, манипуляции со сфинктером особенно опасны и чреваты его недостаточностью, и, как следствие, недержанием кала (очень грозное и нежелательное осложнение). По этой причине, в первоначальный ход через поврежденную крипту проводим специальную эластичную дренирующую лигатуру (Сетон) и завязываем ее на коже. Первый этап завершен.
Между этапами оперативного вмешательства проводятся перевязки, симптоматическое лечение, все как описано в случае «Вскрытие гнойника»
Сроки проведения второго этапа разные и зависят от конкретного клинического случая.
Иногда вмешательство проводится сразу после того, как гнойная рана очистилась и купировались все проявления воспаления (на 7-10 день после вскрытия гнойника). Сетон в этом случае служит ориентиром для выявления внутреннего отверстия и первичного хода.
Чаще всего второй этап откладывается на несколько месяцев. Вокруг Сетона формируется прямой параректальных свищ без отека и карманов. К такому свищу можно применить одну из методик, описанных в разделе «параректальный свищ».